In Italia da tempo indefinito la certezza di avere un esame o una visita medica in tempi rapidi ce l’ha solo chi può permettersi di pagare. Prima della pandemia, secondo il Censis, 19,6 milioni di italiani si sono visti negare almeno una prestazione dei livelli essenziali di assistenza in un anno e, presa visione della lunghezza della lista di attesa, hanno proceduto a farla di tasca propria: ogni 100 tentativi di prenotazione, 28 sono finiti nel privato (qui il documento). Dopo i due anni di picco del Covid (2020-2021) che cosa sta succedendo? Vale l’immagine che abbiamo utilizzato più volte: immaginate una lunga fila al binario che attende di salire sul treno a cui si sommano i passeggeri di oggi. Se al treno non vengono aggiunte altre carrozze, ci saranno sempre più passeggeri che dovranno rimandare quel viaggio, che in molti casi gli può salvare la vita, o in alternativa pagarsi un trasporto privato. È il motivo per cui recuperare velocemente le prestazioni sanitarie perse durante il Covid, a causa della paralisi dell’attività programmata, è per il Servizio sanitario nazionale una assoluta priorità. E per due ragioni: 1) la maggior parte della popolazione non può permettersi la sanità a pagamento; 2) il ritardo di una cura o di una diagnosi va ad aggravare sia il paziente che le casse pubbliche. Un’elaborazione di dati fatta per Dataroom dall’Agenzia nazionale per i servizi sanitari regionali (Agenas) che fa capo al ministero della Salute ci permette di capire quanto è lunga quella coda e perché non si riesce ad accorciarla.

Esami e visite saltati
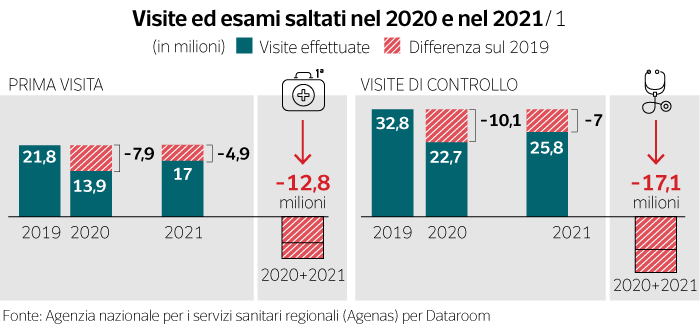
Rispetto al 2019, nel 2020 e nel 2021 sono state fatte in meno oltre 12,8 milioni di prime visite e 17,1 milioni di visite di controllo. Per quanto riguarda gli esami, sono stati persi 1,3 milioni di ecografie all’addome, sono saltati 3,1 milioni di elettrocardiogrammi e più di mezzo milione di mammografie. La lista può continuare, ma la storia non cambia: almeno una prestazione ambulatoriale su cinque è stata rinviata. Così adesso il diktat per tutte le Regioni – anche su indicazione dei governi che si sono alternati – è di tornare almeno ai livelli del 2019. Un obiettivo su cui potrebbero essere sollevate almeno due obiezioni. La prima: ci sono stati purtroppo oltre 186 mila morti di Covid, tra i quali soprattutto malati cronici che sono i principali consumatori di Sanità. La seconda: una parte delle prestazioni saltate poteva non essere strettamente necessaria e dunque, passato quel determinato momento, non venire più richiesta. In sintesi: potrebbero essere saltati esami e visite che oggi non devono essere recuperati perché chi ne aveva bisogno è deceduto oppure perché il problema si è risolto spontaneamente.

La richiesta di prestazioni
La realtà dei fatti e dei numeri però è impietosa: nel 2022 la richiesta di visite ed esami non solo è ritornata ai livelli del 2019, ma è addirittura in crescita esponenziale. Lo dimostrano i dati della Toscana, unica Regione a tener monitorate anche le prescrizioni: nel 2022 il numero di ricette per le visite è in aumento rispetto al 2019 del 25%, per le visite di controllo del 28%, per la diagnostica per immagini del 31%, e per quella strumentale del 17%. È verosimile che l’andamento sia questo più o meno dappertutto.


I risultati delle Regioni
Se guardiamo i dati rispetto ai volumi di attività del 2019 il quadro è questo: il Piemonte è ancora a meno 17%, la Provincia autonoma di Bolzano meno 46%, il Friuli Venezia-Giulia meno 25%, il Veneto meno 13%, la Lombardia meno 11,12%, l’Emilia-Romagna meno 12%, la Liguria meno 16%, il Lazio meno 10,9%, le Marche e la Sicilia meno 19%, la Calabria meno 22%. Solo la Toscana ha recuperato un più 1%.


I soldi ci sono
Eppure, con la legge di Bilancio 2021 sono stati messi a disposizione 500 milioni per pagare più prestazioni e medici (un aumento di stipendio per chi fa turni extra: passato da 60 euro l’ora a 80). Perché, allora, il problema resta? I motivi principali sono due. Il primo riguarda le strutture pubbliche: già strangolate prima della pandemia per carenza cronica di medici, devono fare i conti con le difficoltà organizzative. Riuscire a prolungare gli orari delle visite e degli esami presuppone da parte dei direttori generali una capacità di pianificazione, che spesso non hanno perché la loro nomina da parte della politica non la considera un requisito essenziale. Il secondo motivo riguarda le strutture private accreditate: a loro più che offrire prestazioni con il Servizio sanitario nazionale conviene offrire prestazioni a pagamento. Giusto per fare un esempio: nel 2019 a Milano il 27% dell’attività complessiva e il 41% delle prime viste era svolta in regime di solvenza, nel 2022 sono salite rispettivamente al 36% e 58%. Su larga scala il fenomeno è lo stesso: accorciano l’attività in convenzione e allargano quella dove il paziente paga di tasca propria perché il margine di guadagno è maggiore.
(…) accorciano l’attività in convenzione e allargano quella dove il paziente paga di tasca propria perché il margine di guadagno è maggiore.
I tempi di attesa
Riepilogando: se, come abbiamo visto, la richiesta di prestazioni sanitarie è in aumento ma il volume di attività non cresce di pari passo nelle strutture pubbliche e private accreditate, la conseguenza che ne deriva è un peggioramento disastroso delle liste di attesa. Il paradosso è che quest’effetto potrebbe non vedersi dai dati con cui le Regioni monitorano i tempi per ottenere una visita o un esame. Oltre ai problemi del sistema di rilevazione già denunciati in un Dataroom del maggio 2022 che lo rendono di per sé inattendibile (qui), la realtà può essere alterata da altri due fattori: 1) l’aumento del ricorso degli assistiti alle prestazioni a pagamento 2) l’impossibilità di prenotare a causa della chiusura delle agende da parte degli erogatori. Un mascheramento che mostra un quadro apparentemente perfetto. E per i pazienti, oltre al danno, pure la beffa.

Chi paga e chi aspetta
Dal rapporto Censis: «Il ricorso alla Sanità a pagamento è l’esito, non di una corsa al consumismo sanitario inappropriato, ma di prestazioni prescritte da medici che i cittadini non riescono ad avere in tempi adeguati nel Servizio sanitario». Infatti, è in crescita costante la spesa che gli italiani sostengono di tasca propria per curarsi: secondo gli ultimi dati disponibili della Ragioneria generale dello Stato si è passati dai 34,85 miliardi di euro del 2019, ai 37 miliardi del 2021 (qui il documento, pag. 113). Un 6% in più, equivalente a 2,15 miliardi. La metà di questa spesa è per visite specialistiche ed interventi. In sostanza: chi può paga, gli altri aspettano.
Sorgente: [email protected]
























